Tüdőrák
A tüdőrák a rosszindulatú daganatos megbetegedések csoportjába tartozik. A tüdő szövetéből kiinduló, korlátlan osztódási képességgel bíró, kóros sejtszaporulat.
Amennyiben nem kezelik, a rákos sejtek átterjedhetnek a közeli szövetekre, majd a test többi részére. Ezt a folyamatot metasztázisnak hívják. A leggyakoribb rákos megbetegedés, mely 1,35 millió új esetet jelent évente, és 1.18 millió ember halálát okozza világszerte! A legismertebb tünetei a köhögés (vérköhögés), a nehéz lélegzés, és fogyás.
Megkülönböztetünk kissejtes és nem kissejtes formákat. Az elkülönítés fontos, mivel ez határozza meg a később alkalmazandó terápiát. A nem kissejtes (NSCLC) elváltozás műtéttel kezelhető, viszont kevésbé reagál a kemo- és sugárterápiára. A kissejtes (SCLC) változatról mindezek ellenkezője mondható el: nem operálható, viszont a kemoterápiára, illetve sugárterápiára érzékeny
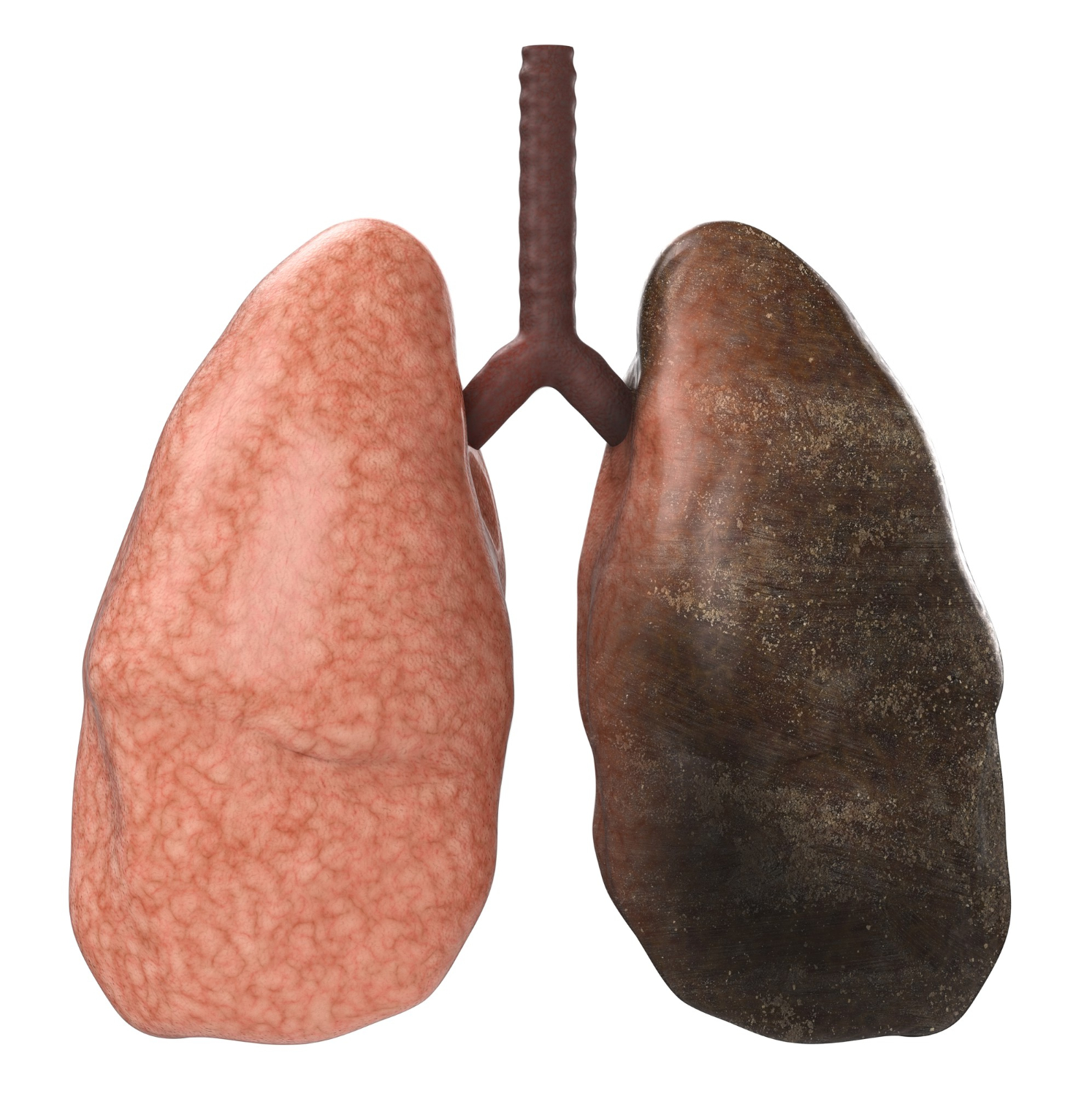
A tüdőrák okai
A tüdőrákot indukáló tényezők között az első helyet a dohányfüst foglalja el. A nem dohányzók mindössze 15%-át teszik ki a tüdőrákos betegeknek, esetükben genetikai illetve egyéb környezeti tényezők - radon gáz, azbeszttel való érintkezés, levegőszennyezés, és a passzív dohányzás játszhatnak döntő szerepet. A rákos elváltozás sokszor észrevehető egyszerű röntgenképen, illetve könnyen azonosítható CT-vel.
A pozitív diagnózist minden esetben a biopsziát követő szövettani eredmény mondhatja ki. A mintavétel az elhelyezkedéstől függően történhet egy speciális eszközzel, un. bronchoscoppal. A kezelést a szövettani besoroláson túl a daganat stádiuma és a beteg fizikai állapota határozza meg. A beavatkozás lehet sebészi, kemoterápia, sugárkezelés, vagy mindezek kombinációja. A kezelést követő 5 éves túlélés esélye átlagosan 14%.
A statisztikák szerint a tüdőrák 50 év felett, korábban vagy jelenleg is aktívan dohányzó személyekben alakul ki a leggyakrabban. A tüdőrák a második leggyakoribb daganatos elváltozás a nyugati országokban és a legelső helyet foglalja el a halállal végződő daganatos megbetegedések között!
Nem minden tüdőrák alakul ki dohányzás talaján, de a passzív dohányzás, mint kiváltó tényező egyre inkább előtérbe kerül, ami megelőző intézkedések meghozatalára serkenti a kormányokat a nem dohányzók védelmében. A gépkocsik, gyárak és erőművek által kibocsátott szennyeződés szintén jelentős előmozdító tényezőnek bizonyul. Kelet-Európa rendelkezik a legnagyobb mortalitási indexel a férfi tüdőrákosok körében, míg a legtöbb tüdőrákban szenvedő nő Nyugat Európában és az Egyesült Államokban halálozik el. Az előrejelzések szerint a közeljövőben a tüdőrákban meghaltak száma növekedni fog a fejlődő országokban.
A rákos megbetegedések jól korrelálnak a napsütéses órák számával és az UV-B sugárzás mértékével. Feltételezhető, hogy a napfény hatására a bőrben keletkező D-vitamin protektív hatást fejt ki.
Az 1950-es évektől kezdve az adenokarcinóma vált a leggyakoribb tüdődaganattá. Ez valószínűleg a cigarettán lévő filterek bevezetésének köszönhető. A filter meggátolja a nagyobb részecskék átjutását, és így azok lerakódását a nagyobb bronchusokban. Sajnálatos módon azonban a dohányzónak nagyobb, mélyebb slukkot kell szívnia, hogy azonos mennyiségű nikotint juttasson a szervezetébe, így viszont elősegíti a kisebb szemcsék lerakódását a kisebb bronchusokba, ahonnan az adenokarcinóma származik.
A tüdőrák típusai
Primer (elsődleges) tüdődaganatok
A tüdőrákok többsége malignus karcinóma, amelyek a tüdő epithel szöveteiből indulnak ki. Méretük és mikroszkópos megjelenési mintázatuk alapján a patológusok két csoportot különítenek el: nem kissejtes (80,4%) és kissejtes (16,8%) változatokat. A szövettani besorolás fontos szerepet tölt be a terápia, illetve a betegség kimenetele szempontjából.
- Nem kissejtes karcinóma (NSCLC)
A nem kissejtes (Non-small cell lung carcinoma) elváltozásokat egy csoportba sorolják, mivel kezelésük és kimenetelük hasonló. Ide három daganatos elváltozást sorolnak: a laphámrákot, a nagysejtes, illetve az adenokarcinómát. Az adenokarcinómák többsége erős asszociációt mutat a dohányzással, habár ez a változat a nem dohányosok körében előforduló leggyakoribb tüdőrák.
- Kissejtes tüdőrák (SCLC)
A kissejtes tüdőrák (Small cell carcinoma) egy kevésbé gyakori forma, gyorsan növekszik és viszonylag nagyra nő. A tüdő daganatai közül ez mutatja a legnagyobb összefüggést a dohányzással. Sebészileg nem eltávolítható, de a kemo-, illetve sugárterápiára érzékeny, agresszív daganat. Tüneteket akkor okoz, amikor a légutakat komprimálja. A felfedezés időpontjában rendszerint már távoli áttéteket ad, ez a forma rendelkezik a legrosszabb prognózissal.
- Egyéb daganatok,
A gyermekek leggyakoribb primer tüdődaganata a blastoma és a carcinoid.
Szekunder (másodlagos) daganatok
Másodlagos daganatok alatt a tüdőbe adott daganatos áttéteket értjük. Gyermekekben a legtöbb tüdőrák áttét következménye. A tüdő daganatainak többsége véráram útján a mellékvesébe, a májba, az agyba, és a csontokba ad áttétet. Direkt terjedéssel a mellhártyára, a bordákra és a szegycsontra.
A tüdőrák tünetei
Tünetek, amelyek felvethetik a tüdőrák gyanúját a következők:
-
nehézlégzés
-
vérköpés
-
krónikus köhögés, vagy a köhögés mintázatának megváltozása
-
mellkasi fájdalom
-
cachexia (lesoványodás)
-
fájdalmas nyelés.
Amennyiben a daganat a légutakba befelé nő, elzárhatja azokat, légzési nehézséget és más tüneteket okozva. Az elzáródás mögött felhalmozódó és pangó folyadék felülfertőződhet és pneumóniát (tüdőgyulladás) eredményezhet. A sérülékeny daganatok mechanikai behatásra megrepedhetnek, és a belőlük elfolyó vér komplikációkat válthat ki (vérköpés, haemothorax, halál).
A tumor típusától függően, ún. paraneopláziás szindróma tünetei is jelentkezhetnek a betegen, amely szintén felvetheti a tüdőrák gondolatát. A tüdőcsúcsban elhelyezkedő daganatok méretüknél fogva komprimálhatják a szimpatikus idegrendszer idegeit.
Nagyon fontos tény, hogy a tüdőrákban szenvedők 10%-nak nincsenek tüneteik. Ebben az esetben a daganatot általában szűrővizsgálat során fedezik fel (tüdőröntgen).
A tüdőrák okai
A tüdőrák (és a legtöbb rák) kialakulását, megjelenését több tényező indukálhatja, mint például carcinogének (ideértve a dohányfüstben lévő 4000 (!) káros anyagot), virális infekció, és az ionizáló sugárzás.
A dohányzás szerepe a tüdőrák kialakulásában
A dohányzás elterjedését követően ugrásszerűen megnövekedett a tüdőrákban megbetegedettek száma a populációban. A dohányfüst a tüdőrákot indukáló tényezők legfontosabbika. A fejlett világban a halálos tüdődaganatok 90%-át a dohányzás okozza. A dohányzó férfiakban a tüdőrák kialakulásának kockázata 17,2%, míg a dohányzó nőkben ez az érték 11,6%. A nem dohányzó populációban a tüdőrák kialakulásának kockázata jóval alacsonyabb: férfiakban 1,3% nőknél 1,4%.
A dohányfüst több mint 4000 káros anyagot tartalmaz! Mindemellett a dohányban lévő nikotin csökkenti az immunrendszer válaszát a daganatos sejtburjánzásra. Minél tovább dohányzik valaki, annál nagyobb eséllyel lesz tüdőrákos. Tény, hogy a nem dohányzók jobb prognózisra (hosszabb túlélésre) számíthatnak, mint a dohányzók, illetve azok, akik a diagnózis felállításakor is dohányoznak.
A passzív dohányzás a tüdőrák kialakulásának egyik jelentős oka a nem dohányzókban. A legújabb kutatások igazolják azt a feltételezést is, hogy a passzív dohányzás kártékonyabb az aktív dohányzásnál.
A tüdőrák diagnosztikája
Amennyiben a tüdőrák lehetősége felmerül, az első diagnosztikus lépés a mellkasröntgen. Pozitív esetben a daganat kontúrjai észrevehetőek. Amennyiben daganatos elváltozás nem észlelhető, de a gyanú erősen megalapozott, bronchoscopia és/vagy CT vizsgálat biztosíthatja a szükséges információkat.
A bronchoscopia, vagy CT biopsziával kombinálva lehetővé teszi a daganat szövettani besorolását. Tüdőrákhoz hasonló röntgenképet adhatnak a tüdő egyéb nem daganatos elváltozásai, mint például tuberkulózis, sarcaidozis, vagy mediasztinális lymphadeonpathia.
A tüdőrák megelőzése
A megelőzés a legköltséghatékonyabb eljárás a tüdőrák leküzdésére. Habár a legtöbb országban a rákkeltő ipari és mezőgazdasági vegyszereket betiltották, a dohányzás továbbra is világszerte elterjedt. A dohányzás elterjedésének visszaszorítása és a már dohányzók leszoktatása a megelőzés elsődleges eszköze. A megelőzési programok célkorosztálya a fiatalság. Az Egyesült Államokban a szövetségi államok maguk finanszírozzák prevenciós programjaikat, amelyeknek döntő bevétele a cigaretta jövedéki adójából származik.
A passzív dohányzás megelőzésére tett kísérletek is egyre inkább elterjednek. Ennek értelmében tilos a dohányzás középületekben, egyes országokban a köztereken, 2005 óta Bhutánban tilos a dohányzás minden formája. A fiatalkorúak védelmében a WHO felszólította a kormányokat a dohányzás teljes betiltására világszerte.
A tüdőrák kezelése
A tüdőrák kezelését meghatározza: a daganat szövettani jellege, a daganat kiterjedése (státusz, grádus) illetve a beteg fizikai állapota. A legelterjedtebb kezelések közé a sebészi beavatkozás, továbbá a sugár- és kemoterápia tartozik.
-
Sebészi beavatkozás
Amennyiben a vizsgálatok igazolták a rák meglétét, a betegen CT vizsgálatot, vagy PET-CT végeznek, hogy megállapítsák a kóros szövet pontos helyzetét, illetve annak rezekálhatóságát. Amennyiben a tumor szétterjedt, sebészi eltávolíthatósága és így a műtét is kérdésessé válik. IV-es stádiumú daganat inoperábilis. Ezen betegek sebészi kezeléssel nem gyógyíthatóak.
- Vérvizsgálatok és spirometria elvégzése is szükséges a beteg fizikális állapotának felmérésére. Amennyiben a beteg légzési értékei nem megfelelőek (gyakran COPD miatt), a műtéti beavatkozás ellenjavallt.
- Sebészi beavatkozást döntően abban az esetben alkalmaznak, ha a daganat nem kissejtes, csak az egyik tüdőt érinti, és stádiuma maximum III fokú.
- A műtét során eltávolíthatják egy lebeny bizonyos részét/részeit, a teljes lebenyt, vagy az egyik tüdőt. -
Kemoterápia
A kissejtes tüdőrák sebészileg nem kezelhető, kizárólag kemo-, illetve sugárterápiával kísérelhető meg a gyógyítás. Kemoterápiát alkalmaznak metasztatikus nem- issejtes tüdődaganatok esetében is.
- Adjuváns kemoterápia
- Az adjuváns kemoterápiás kezelést sebészi beavatkozást követően alkalmaznak, hogy a terápia sikeres kimenetelét növeljék. A műtét alatt mintákat vesznek a környező nyirokcsomókból (sentinel nyirokcsomók). Amennyiben a szövettan igazolja a daganatos sejtek meglétét (II-III-as stádium) megkezdik az adjuváns terápia alkalmazását. Az adjuváns kezelés 15%-kal is növeli a túlélés esélyét. -
Sugárterápia
A sugárkezelést gyakran alkalmazzák kemoterápiás szerekkel kombináltan.
Kapcsolódó cikkek
A leírás a Budai Egészségközpont onkológus szakorvosainak közreműködésével készült.
Forduljon szakembereinkhez!
A Budai Egészségközpontban öt helyszínen több mint 300 neves szakorvos magánrendelését keresheti fel mintegy 45 szakterületen. A személyre szabott ellátásról képzett, hosszú ideje együtt dolgozó szakembergárda gondoskodik. 23 év tapasztalatait és csaknem 450.000 ügyfelünk visszajelzéseit figyelembe véve folyamatosan azon dolgozunk, hogy a hozzánk fordulók számára igényeik és idejük tiszteletben tartásával a lehető leghatékonyabban szervezzük meg a gyógyító tevékenységet.




